14:35 Интересный случай. Синдром Мейгса... | |
Пациентка
П. считает себя больной с начала августа 2014 г., когда при подъеме на 2
этаж стала испытывать одышку, кашель, чувство затрудненного дыхания,
однако, за медицинской помощью не обращалась. С течением времени данные
симптомы прогрессировали, периодически отмечалось повышение температуры
тела до 38°С, а также увеличение в размерах живота. По данному поводу в
конце сентября 2014 г. обратилась за медицинской помощью к
врачу-терапевту по месту жительства, по показаниям в условиях
поликлиники было проведено ЭхоКГ-исследование, на котором было выявлено:
гидроперикард, а также двухсторонний гидроторакс. Вскоре пациентка была
направлена на госпитализацию в кардиологическое отделение. Со слов
больной, в отделении проводилась только мочегонная терапия и через 14
дней она была выписана с незначительным улучшением (уменьшилась
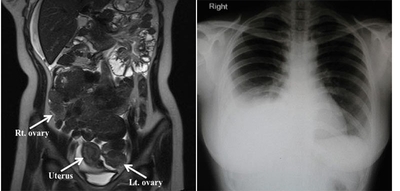
отечность лица, размеры живота, а также кашель). Во время пребывания в кардиологическом отделении было проведено УЗИ органов малого таза и консультация гинеколога по поводу объемного образования в теле матки. С 21.10 по 03.11.2014 г. находилась на обследовании в условиях онкологического диспансера, где была выполнена лапароскопическая биопсия узла в теле матки, по данным гистологического заключения – фибромиома матки, однако от оперативного вмешательства пациентка отказалась. В начале ноября симптомы заболевания вновь проявили себя, больная стала терять в массе тела (с августа по ноябрь – потеряла 22 кг), и пациентка обратилась за помощью в поликлинику по месту жительства, после чего была направлена на госпитализацию в пульмонологическое отделение для дообследования и лечения. Из анамнеза жизни: родилась в полной семье. Росла и развивалась соответственно возрасту и полу. Из перенесенных в детстве заболеваний отмечает ветрянку, краснуху. Туберкулез, онкологические, венерические, наследственные заболевания, гепатит, сахарный диабет у себя отрицает. Наличие подобных настоящему заболеванию у родственников также отрицает. Данные объективного осмотра: общее состояние средней тяжести. Сознание ясное. Положение активное. Кожные покровы бледно-розовой окраски, умеренно влажные. Конъюнктива век – розового цвета, склеры – белого цвета. Периферические лимфатические узлы не увеличены. Система органов дыхания: голосовое дрожание ослаблено справа, в области Х межреберья по лопаточным линиям – имеет место притупление перкуторного звука, отмечается в нижних отделах по лопаточным линиям – отсутствует везикулярное дыхание. Сердечно-сосудистая система: тоны сердца приглушены, ЧСС – 78 в минуту, АД – 135/80 мм рт. ст. Осмотр органов пищеварения: при осмотре живот округлой формы, симметричный, увеличен в объеме, симптом флюктуации - положительный, окружность живота на уровне пупка – 87 см, признаки асцита. Печень по краю реберной дуги. Размеры печени по Курлову: 9 см, 8 см, 7 см. Мочевыделительная система: диурез в норме, симптом поколачивания отрицательный с обеих сторон. Лабораторные методы исследования: ОАК, ОАМ, биохимический анализ крови (глюкоза, амилаза, мочевина, общий и прямой билирубин, холестерин, АсаТ, АлаТ), коагулограмма (протромбиновое время, фибриноген), РМП, иммунограмма (ЦИК, АТ к двуспиральной ДНК, антинейтрофильные АТ, антиядерные АТ и Ат к микросомам печени и почек) – без отклонений от нормальных показателей. Инструментальные методы исследования: УЗИ органов брюшной полости – выявляется свободная жидкость в брюшной полости, ЭКГ – ритм синусовый. ЧСС – 68 уд/мин, горизонтальное положение электрической оси сердца, нарушения процессов реполяризации, ЭхоКГ-исследование: в сердечной сумке по контуру жидкость до 1,0 см. R-графия органов грудной полости: двухсторонний гидроторакс, КТ органов грудной полости: пневмофиброз верхней и средней долей правого легкого. Двусторонний гидроторакс, гидроперикард. Медиастинальная лимфоаденопатия, пункция плевральных полостей: эвакуировано 2500 мл серозной жидкости справа и 2000 мл слева, общий анализ плевральной жидкости: удельный вес – 1015; белок – 40,5 г/л; эритроциты – 30–40 в п/зр; лейкоциты – 40–50 в п/зр; лимфоциты – 90–100 %; нейтрофилы – 0–10 %; мезотелий – в скоплениях и по отдельности – много, отдельные клетки в состоянии пролиферации; LE-клетки, опухолевые клетки и микобактерии туберкулеза не найдены. ПЦР на МБТ и ДИАСКИН тест – отрицательны. Консультации специалистов: ревматологическая и туберкулезная этиология полисерозита не подтверждается; врач-гинеколог: рекомендовано оперативное лечение по поводу лейомиомы тела матки (зрелостью 8 нед), как возможная причина выпотных процессов (синдром Мейгса). В условиях гинекологического отделения была выполнена миомэктомия тела матки. Патоморфологическое заключение: железистая гиперплазия эндометрия, аденомиоз 1-ой степени, строение миоматозного узла соответствует лейомиоме, очаговый эндометриоз стенки маточной трубы. Клинический диагноз: Синдром Мейгса на фоне субсерозной лейомиомы тела матки, зрелостью 8 нед. Двусторонний гидроторакс, асцит и минимальный гидроперикард. В течение полутора недель симптомы полисерозита регрессировали, послеоперациооный период протекал без осложнений – пациентка была выписана в удовлетворительном состоянии. Рекомендовано: консультация врача-гинеколога по месту жительства через 3 мес. Выводы: Данный клинический случай демонстрирует необходимость проведения дифференциально-диагностического поиска у больных с признаками полисерозита. Жалобы, которые предъявляла пациентка, могут быть следствием целого ряда нозологических форм. Нарушение функций печени и почек как причины выпотных процессов была исключена, ввиду отсутствия изменений данных лабораторных и инструментальных методов исследований. А такие состояния, как ХСН и синдром Дресслера, также не нашли своего подтверждения, по данным ЭхоКГ и ЭКГ. Следующим этапом дифференциально-диагностического поиска было исключение опухолевой, ревматологической и туберкулезной этиологии полисерозита. Для этого были выполнены пункции плевральных полостей с последующим цитологическим, биохимическим и бактериологическим методами исследований. Однако полученная плевральная жидкость по своим показателям не отличалась от нормальной, что позволило исключить указанные причины выпотных процессов. И только после исключения всего ряда патологических состояний, был предположен диагноз синдрома Мейгса, подтверждение которого мы могли обнаружить только после удаления миоматозного узла. Пациентка была переведена в гинекологическое отделение, где было выполнено оперативное вмешательство. В течение полутора недель после выполненной миомэктомии, симптомы полисерозита регрессировали, и пациентка была выписана в удовлетворительном состоянии. Таким образом, для диагностики синдрома Мейгса необходимо: подробный сбор анамнеза, полное клиническое обследование, составление и тщательный анализ дифференциально-диагностического ряда нозологических форм, а также обязательная консультация онкогинеколога. Лишь только комплексный подход к пациентам с данной патологией позволит избежать диагностических ошибок, своевременно поставить точный диагноз и назначить адекватную терапию. | |
|
| |
| Всего комментариев: 0 | |